A pangásos szívelégtelenség (CHF) krónikus progresszív állapot, amely befolyásolja a szívizom pumpáló erejét.
Míg gyakran egyszerűen szívelégtelenségnek nevezik, a CHF kifejezetten arra a szakaszra utal, amelyben a folyadék felépül a szívben, és hatástalanul pumpálja.
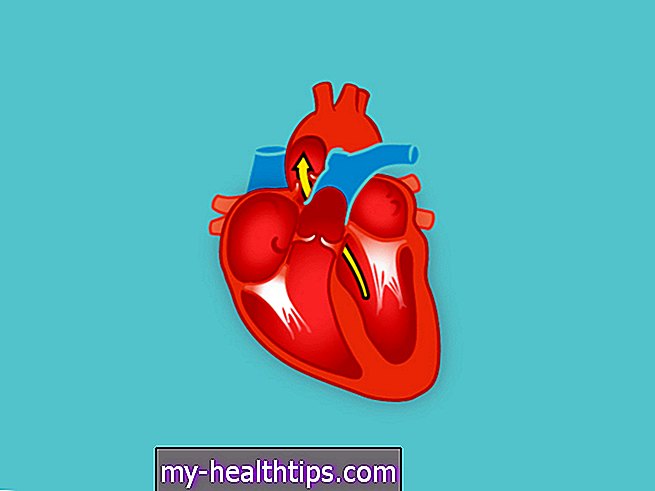
Négy szívkamrád van. Szíved felső fele két pitvarból, az alsó fele pedig két kamrából áll.
A kamrák vért pumpálnak a test szerveibe és szöveteibe, a pitvarok pedig vért kapnak a testéből, amikor az kering a test többi részéből.
A CHF akkor alakul ki, amikor a kamrái nem képesek elegendő vérmennyiséget pumpálni a testbe. Végül a vér és más folyadékok tartalékolódhatnak a következőkben:
- tüdő
- has
- máj
- alsó test
A CHF életveszélyes lehet. Ha arra gyanakszik, hogy Önnek vagy ismerősének CHF-je van, azonnal forduljon orvoshoz.
Melyek a pangásos szívelégtelenség tünetei?
A CHF korai szakaszában valószínűleg nem vesz észre semmilyen változást az egészségében. Ha állapota előrehalad, fokozatos változásokat tapasztal a testében.
A felsőtesten keresztül sugárzó mellkasi fájdalom szintén a szívroham jele lehet. Ha ezt vagy bármely más olyan tünetet tapasztal, amely súlyos szívbetegségre utalhat, azonnal forduljon orvoshoz.
A szívelégtelenség tünetei gyermekeknél és csecsemőknél
Nehéz lehet felismerni a szívelégtelenséget csecsemőknél és kisgyermekeknél. A tünetek a következők lehetnek:
- gyenge etetés
- túlzott izzadás
- nehéz légzés
Ezeket a tüneteket félreérthetik kólika vagy légúti fertőzés. A gyenge növekedés és az alacsony vérnyomás a gyermekek szívelégtelenségének jelei is lehetnek.
Bizonyos esetekben érezheti a pihenő csecsemő gyors pulzusát a mellkasán keresztül.
Hogyan kezelik a pangásos szívelégtelenséget?
Ön és orvosa különböző kezeléseket fontolhat meg általános egészségi állapotától és állapotának előrehaladásától függően.
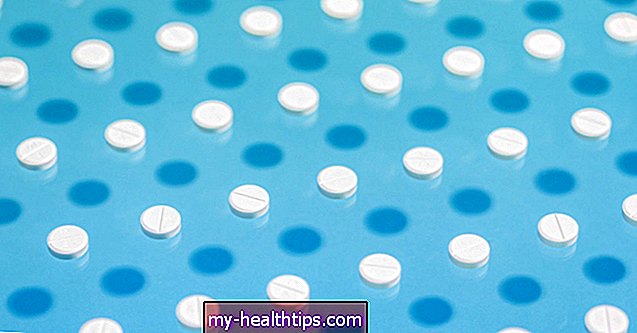
Pangásos szívelégtelenség gyógyszerek
Számos gyógyszer alkalmazható a CHF kezelésére, beleértve az ACE-gátlókat, a béta-blokkolókat és még sok mást.
ACE-gátlók
Az angiotenzin-konvertáló enzim (ACE) gátlók megnyitják a beszűkült ereket a véráramlás javítása érdekében. A vazodilatátorok egy másik lehetőség, ha nem tolerálja az ACE-gátlókat.
Előírhatja a következők egyikét:
- benazepril (lotenzin)
- kaptopril (Capoten)
- enalapril (Vasotec)
- fozinopril (monopril)
- lisinopril (Zestril)
- quinapril (Accupril)
- ramipril (Altace)
- moexipril (Univasc)
- perindopril (Aceon)
- trandolapril (Mavik)
Az ACE-gátlókat nem szabad az alábbi gyógyszerekkel együtt szedni anélkül, hogy orvoshoz kellene fordulni, mert ezek mellékhatásokat okozhatnak:
- Tiazid diuretikumok. Ezek további vérnyomáscsökkenést okozhatnak.
- Kálium-megtakarító vízhajtók. Ezek a vízhajtók kálium felhalmozódást okozhatnak a vérben, ami rendellenes szívritmushoz vezethet. Ilyenek például: riamterén (Dyrenium), eplerenon (Inspra) és spironolakton (Aldactone).
- Nem szteroid gyulladáscsökkentők (NSAID-ok). Az NSAID-k, például az ibuprofen, az aszpirin és a naproxen, nátrium- és vízvisszatartást okozhatnak. Ez csökkentheti az ACE-gátló vérnyomásra gyakorolt hatását.
Ez egy rövidített lista, ezért mindig beszéljen orvosával, mielőtt bármilyen új gyógyszert szed.
Bétablokkolók
A béta-blokkolók csökkentik a szív által végzett munkát, csökkenthetik a vérnyomást és lassíthatják a gyors szívritmust.
Ez az alábbiakkal érhető el:
- atenolol (Tenormin)
- bizoprolol (Zebeta)
- karvedilol (Coreg)
- esmolol (Brevibloc)
- metoprolol (Lopressor)
- nadolol (Corgard)
- nebivolol (bizisztolikus)
A béta-blokkolókat körültekintően kell alkalmazni a következő gyógyszerekkel, mivel ezek mellékhatásokat okozhatnak:
- Antiaritmiás gyógyszerek. Ezek fokozhatják a szív- és érrendszeri hatásokat, beleértve a lelassult pulzusszámot is. Ilyen például az amiodaron (Nexterone).
- Vérnyomáscsökkentő gyógyszerek. Ezek a gyógyszerek szintén növelhetik a kardiovaszkuláris hatások valószínűségét, és magukban foglalják a lisinoprilt (Zestril), a kandezartánt (Atacand) és az amlodipint (Norvasc).
- Albuterol (AccuNeb). Az albuterol bronchodilatációra gyakorolt hatását a béta-blokkolók felszámolhatják.
- Antipszichotikumok. Bizonyos antipszichotikumok, például a tioridazin (Mellaril), szintén alacsony vérnyomást okozhatnak egyes embereknél.
- Fentora (fentanil). Ez alacsony vérnyomást okozhat.
- Klonidin (Catapres). A klonidin magas vérnyomást okozhat.
Bizonyos gyógyszerek nem szerepelnek itt. Az új gyógyszerek szedése előtt mindig konzultáljon orvosával.
Diuretikumok
A diuretikumok csökkentik a test folyadéktartalmát. A CHF miatt a test több folyadékot tarthat vissza, mint kellene.
Orvosa javasolhatja:
- Hurok diuretikumok. Ezek miatt a vese több vizeletet termel. Ez segít eltávolítani a felesleges folyadékot a testéből. Ilyen például a furoszemid (Lasix), az etakrinsav (Edecrin) és a torsemid (Demadex).
- Kálium-megtakarító vízhajtók. Ezek segítenek megszabadulni a folyadéktól és a nátriumtól, miközben megtartják a káliumot. Ilyen például a triamterén (Dyrenium), az eplerenon (Inspra) és a spironolakton (Aldactone).
- Tiazid diuretikumok. Ezek hatására az erek kitágulnak, és segítenek a szervezetben eltávolítani az esetleges extra folyadékot. Ilyen például a metolazon (Zaroxolyn), az indapamid (Lozol) és a hidroklorotiazid (Microzide).
A diuretikumokat körültekintően kell alkalmazni a következő gyógyszerekkel, mivel ezek mellékhatásokat okozhatnak:
- ACE-gátlók. Ezek csökkent vérnyomást okozhatnak, beleértve a lisinoprilt (Zestril), a benazeprilt (Lotensin) és a kaptoprilt (Capoten).
- Triciklik. Triciklikus antidepresszánsoknak (TCA) is nevezik, csökkent vérnyomást okozhatnak. Példák: amitriptilin és dezipramin (Norpramin).
- Anxiolytics. Az anksiolitikumok szorongás elleni gyógyszerek, amelyek csökkenthetik a vérnyomást. A gyakori szorongásoldók közé tartozik az alprazolam (Xanax), a klordiazepoxid (Librium) és a diazepam (Valium).
- Hipnotikus gyógyszerek. Az olyan nyugtatók, mint a zolpidem (Ambien) és a triazolam (Halcion), alacsony vérnyomást okozhatnak.
- Bétablokkolók. A béta-blokkolók, például a metoprolol (Lopressor) és a karvedilol (Coreg) szintén alacsony vérnyomást okozhatnak.
- Kalciumcsatorna-blokkolók. A CCB-k vérnyomásesést okozhatnak. Ilyen például az amlodipin (Norvasc) és a diltiazem (Cardizem).
- Nitrátok. Ezek a gyógyszerek, például a nitroglicerin (Nitrostat) és az izoszorbid-dinitrát (Isordil), csökkenthetik a vérnyomást.
- NSAID-ok. Ezek a gyógyszerek a máj toxicitását okozhatják.
Ez egy rövidített lista, amely csak a leggyakoribb gyógyszerkölcsönhatásokat tartalmazza. Az új gyógyszerek szedése előtt mindig beszélnie kell orvosával.
Műtétek és eljárások
Ha a gyógyszerek önmagukban nem hatékonyak, akkor invazívabb eljárásokra lehet szükség.
Az angioplasztika, az elzáródott artériák megnyitására szolgáló eljárás az egyik lehetőség.
Kardiológusa fontolóra veheti a szívbillentyű-helyreállítási műtétet is, hogy segítse a szelepek megfelelő nyitását és zárását.
A pangásos szívelégtelenség jelei
Mint említettük, a pangásos szívelégtelenség korai jelei nem feltétlenül lehetnek észrevehetőek. Íme néhány korai figyelmeztető jel, amelyet megvitathat az egészségügyi szolgáltatóval:
- felesleges folyadék a test szöveteiben, mint a boka, a láb, a láb vagy a has
- köhögés vagy zihálás
- légszomj
- súlygyarapodás, ami nem tulajdonítható másnak
- általános fáradtság
- megnövekedett pulzusszám
- étvágyhiány vagy émelygés
- zavart vagy dezorientált érzés
Milyen okai vannak a CHF-nek?
A CHF más egészségügyi állapotokból származhat, amelyek közvetlenül befolyásolják a szív- és érrendszert. Ezért fontos, hogy évente végezzen ellenőrzéseket a szív egészségi problémáinak csökkentése érdekében, beleértve:
- magas vérnyomás (magas vérnyomás)
- a koszorúér-betegség
- szelepfeltételek
Magas vérnyomás
Ha a vérnyomása magasabb a normálnál, CHF-hez vezethet.
A magas vérnyomásnak sokféle oka van. Köztük az artériák megkeményedése, ami növeli az artériák nyomását.
A koszorúér-betegség
A koleszterin és más típusú zsíros anyagok blokkolhatják a koszorúereket, amelyek a szív vérellátását biztosító kicsi artériák. Ennek következtében az artériák keskenyebbé válnak.
A keskenyebb koszorúerek korlátozzák a véráramlást, és az artériák károsodásához vezethetnek.
Szelepfeltételek
Szívbillentyűi nyitással és zárással szabályozzák a vér áramlását a szívén, hogy beengedjék a vért a kamrákba.
A nem megfelelően kinyíló és záródó szelepek arra kényszeríthetik a kamrákat, hogy nagyobb erőfeszítéseket tegyenek a vér pumpálásához. Ennek oka lehet szívfertőzés vagy -hiba.
Más feltételek
Míg a szívvel kapcsolatos betegségek CHF-hez vezethetnek, vannak más, látszólag nem összefüggő állapotok, amelyek szintén növelhetik a kockázatát.
Ezek tartalmazzák:
- cukorbetegség
- pajzsmirigy betegség
- elhízottság
Súlyos fertőzések és allergiás reakciók szintén hozzájárulhatnak a CHF kialakulásához.
Melyek a CHF leggyakoribb típusai?
A bal oldali CHF a CHF leggyakoribb típusa. Akkor fordul elő, amikor a bal kamrája nem pumpálja ki megfelelően a vért a testébe.
Az állapot előrehaladtával folyadék halmozódhat fel a tüdejében, ami megnehezíti a légzést.
Kétféle baloldali szívelégtelenség van:
- A szisztolés szívelégtelenség akkor fordul elő, amikor a bal kamra nem normálisan összehúzódik. Ez csökkenti a vér forgalomba juttatásához rendelkezésre álló erő szintjét. Ezen erő nélkül a szív nem tud megfelelően pumpálni.
- A diasztolés elégtelenség vagy a diasztolés diszfunkció akkor fordul elő, amikor a bal kamra izma megmerevedik. Mivel ez már nem tud ellazulni, a szív nem nagyon tud megtelni vérrel az ütések között.
A jobboldali CHF akkor fordul elő, amikor a jobb kamrának nehézségei vannak a vér tüdőbe pumpálásával. A vér visszaáll az erekben, ami folyadékretenciót okoz az alsó végtagokban, a hasban és más létfontosságú szervekben.
Lehetséges, hogy egyszerre legyen baloldali és jobboldali CHF. Általában a betegség a bal oldalon kezdődik, majd kezeletlenül jobbra halad.
Pangásos szívelégtelenség szakaszai
A CHF miatt duzzadt bokák képe
Ha a szív nem képes hatékonyan pumpálni a vért, akkor a vér visszakerülhet a vénákba és a szövetekbe. A vér és más folyadékok bizonyos területeken tartalékolhatnak és duzzanatot (ödémát) okozhatnak.
A bokák, a lábak, a lábak és a has gyakori helyek, amelyek megduzzadhatnak.
Íme egy példa az ödémára:
.jpg)
A várható élettartam és a prognózis
Körülbelül 6,2 millió amerikai felnőttnél volt szívelégtelenség 2013–2016 között.
Az American Heart Association jelentése szerint a CHF-ben diagnosztizált emberek körülbelül 50 százaléka élt elmúlt 5 évben.
Egy régebbi tanulmány azt mutatta, hogy egyes alacsonyabb kockázatú betegeknél, akiket 50 éves koruk előtt diagnosztizáltak, a diagnózis után körülbelül 20 év volt az életük.
A diagnózis kora, az egyéb állapotok és a nem is hozzájárultak a várható élettartam változóihoz, néhányuk a diagnózis után 3 évnél fiatalabb volt.
A pangásos szívelégtelenség prognózisa és várható élettartama sok tényezőtől függően változhat. Általában a korai diagnózis és a kezelési terv betartása jobb kezeléshez és hosszabb élethez vezethet.
CHF és genetika
K:
Genetikus a pangásos szívelégtelenség? Segíthetnek-e az életmód megváltoztatásában?
Névtelen betegV:
A kardiomiopátia vagy a szívizom károsodása a szívelégtelenség oka lehet, és a genetika szerepet játszhat a kardiomiopátia egyes típusaiban. A pangásos szívelégtelenség (CHF) legtöbb esete azonban nem örökletes. A CHF egyes kockázati tényezői, mint például a magas vérnyomás, a cukorbetegség és a koszorúér-betegség, a családokban működhetnek. A CHF kialakulásának kockázatának csökkentése érdekében fontolja meg az életmód megváltoztatását, például az egészséges táplálkozást és a rendszeres testmozgást.
Elaine K. Luo, orvosA válaszok orvosszakértőink véleményét képviselik. Minden tartalom szigorúan tájékoztató jellegű, és nem tekinthető orvosi tanácsnak._2.jpg)
Hogyan lehet megelőzni a pangásos szívelégtelenséget
Egyes tényezők genetikán alapulnak, de az életmód is szerepet játszhat.
Számos dolgot tehet a szívelégtelenség kockázatának csökkentése érdekében, vagy legalábbis késleltetheti a megjelenést.
Kerülje el vagy hagyja abba a dohányzást
Ha dohányzik, és nem tudta leszokni, kérdezze meg orvosát, hogy javasoljon olyan termékeket és szolgáltatásokat, amelyek segíthetnek.
A másodlagos füst egészségre is veszélyes. Ha dohányosnál lakik, kérje meg őket, hogy dohányozzanak a szabadban.
Tartson kiegyensúlyozott étrendet
A szív egészséges étrendje gazdag zöldségekben, gyümölcsökben és teljes kiőrlésű gabonákban. Az étrendben fehérjére is szükség van.
Kerülendő dolgok a következők:
- só (nátrium)
- hozzáadott cukrok
- szilárd zsírok
- finomított gabona
Gyakorlat
Heti 1 óra mérsékelt aerob testmozgás javíthatja a szív egészségét. A gyaloglás, a kerékpározás és az úszás jó testmozgás.
Ha egy ideje nem sportolt, kezdje csak napi 15 perccel, és haladjon felfelé.
Ha motiválatlannak érzi magát az egyedüli edzéshez, fontolja meg a tanfolyamot - akár online is lehet -, vagy jelentkezzen be egy személyes edzésre egy helyi tornaterembe.
Figyelje a súlyát
Az elhízás vagy a túlsúly nehéz lehet a szívén. Kövesse az egészséges étrendet és rendszeresen gyakoroljon.
Ha nincs egészséges testsúlya a testének, beszéljen orvosával arról, hogyan tovább. Konzultálhat dietetikussal vagy táplálkozási szakemberrel is.
Egyéb megelőző lépések
Csak mérsékelten fogyasszon alkoholt, és kerülje az illegális drogokat. Vényköteles gyógyszerek szedésekor gondosan kövesse az utasításokat, és soha ne növelje az adagot orvos felügyelete nélkül.
Ha nagy a szívelégtelenség kockázata vagy már van valamilyen szívkárosodása, akkor is kövesse ezeket a lépéseket. Feltétlenül kérdezze meg orvosát, hogy mennyi fizikai aktivitás biztonságos, és van-e egyéb korlátozása.
Ha magas vérnyomás, szívbetegség vagy cukorbetegség kezelésére szed gyógyszert, akkor pontosan az utasításoknak megfelelően vegye be őket. Rendszeresen keresse fel orvosát, hogy figyelemmel kísérje állapotát, és azonnal jelentse az esetleges új tüneteket.
Hogyan diagnosztizálják a CHF-t?
Miután jelezte a tüneteit orvosának, szív-szakorvoshoz vagy kardiológushoz utalhatja.
A kardiológus fizikai vizsgálatot végez, amely magában foglalja a szív sztetoszkóppal történő meghallgatását a rendellenes szívritmus kimutatására.
A kezdeti diagnózis megerősítéséhez kardiológusa rendelhet bizonyos diagnosztikai vizsgálatokat a szív szelepeinek, ereinek és kamráinak vizsgálatára.
A szívbetegségek diagnosztizálásához különféle teszteket használnak. Mivel ezek a tesztek különböző dolgokat mérnek, orvosa javasolhat néhányat, hogy teljes képet kapjon a jelenlegi állapotáról.
Elektrokardiogram
Az elektrokardiogram (EKG vagy EKG) rögzíti a szív ritmusát.
A szívritmus rendellenességei, például gyors szívverés vagy szabálytalan ritmus, arra utalhatnak, hogy a szív kamrájának falai vastagabbak a normálnál. Ez figyelmeztető jel lehet a szívrohamra.
Echokardiogram
Az echokardiogram hanghullámokkal rögzíti a szív szerkezetét és mozgását. A teszt meghatározhatja, hogy van-e már rossz véráramlása, izomkárosodása, vagy van-e olyan szívizma, amely nem normálisan húzódik össze.
MRI
Az MRI képeket készít a szívedről. Állóképek és mozgóképek esetén ez lehetővé teszi orvosának, hogy megnézze, nincs-e károsodása a szívének.
Stressz teszt
A stressztesztek megmutatják, hogy a szíved mennyire teljesít különböző stresszszintek alatt.
A szíved megnehezítése megkönnyíti orvosának a problémák diagnosztizálását.
Vérvétel
A vérvizsgálatokkal ellenőrizhetők a kóros vérsejtek és fertőzések. Ellenőrizhetik a szívelégtelenséggel emelkedő hormon, a BNP szintjét is.
Szívkatéterezés
A szívkatéterezés megmutatja a szívkoszorúerek elzáródását. Orvosa behelyez egy kis csövet az erébe, és levezeti a comb felső részéről (ágyékterület), karjáról vagy csuklójáról.
Ugyanakkor az orvos vérmintákat vehet, röntgensugarakkal megtekintheti a koszorúereit, és ellenőrizheti a véráramlást és a szívkamrák nyomását.
Mire számíthatok hosszú távon?
Az Ön állapota javulhat gyógyszeres kezeléssel, műtéttel vagy életmódbeli változásokkal. Kilátása attól függ, hogy mennyire előrehaladott a szívinfarktusa, és van-e más kezelendő egészségügyi állapota, például cukorbetegség vagy magas vérnyomás.
Minél korábban diagnosztizálják állapotát, annál jobb a kilátása. Beszéljen orvosával az Ön számára legjobb kezelési tervről.

-stretch---the-most-common-mistake-in-the-best-shoulder-stretch.jpg)